Schwere Beine
28.4.2025
Schwere Beine von Dr. Partsch
Einleitung
Venenerkrankungen gehören zu den häufigsten Krankheitsbildern unserer Gesellschaft. Sie reichen von lediglich kosmetisch störenden Besenreisern bis hin zu schweren Haut- und Bindegewebsveränderungen.
Die Früherkennung von Venenklappenschä-den ist besonders wichtig. Heute ist es mittels Duplexultraschall möglich, frühzeitig Gefäß-veränderungen zu diagnostizieren und durch rechtzeitige Behandlung Spätveränderungen zu verhindern.
Kompressionstherapie und medikamentö-
se Behandlung sind seit Jahren erfolgreiche Therapiemöglichkeiten von Venenerkrankungen. In den letzten Jahren wurden verschiedene minimalinvasive Therapien entwickelt, welche alternativ zu einer Venenoperation eingesetzt werden können.
Dieser Ratgeber soll zu einer verstärkten Aufmerksamkeit beitragen und häufig gestellte Fragen beantworten.
Das Beinvenensystem - So funktioniert der Blutkreislauf
Sauerstoffreiches Blut wird durch das Herz über die Arterien in die Organe ge-pumpt. Das verbrauchte, sauerstoff arme Blut wird über die Venen wieder zum Herzen zurückgebracht. Bei aufrechter Körperhaltung muss das Blut gegen die Schwerkraft transportiert werden. Venenklappen verhindern den Rückfluss in die Peripherie. Der Weitertransport des Blutes in den Venen wird durch die Muskelpumpe unterstützt. Deshalb ist Bewegung für unsere Venen so wichtig!
Offene Venenklappe, das Blut fließt Richtung Herz:
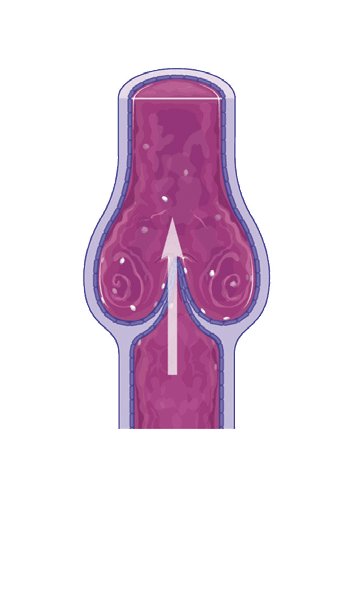 geschlossene Venenklappe, verhindert in der Ruhehase den Rückfluss des Blutes:
geschlossene Venenklappe, verhindert in der Ruhehase den Rückfluss des Blutes: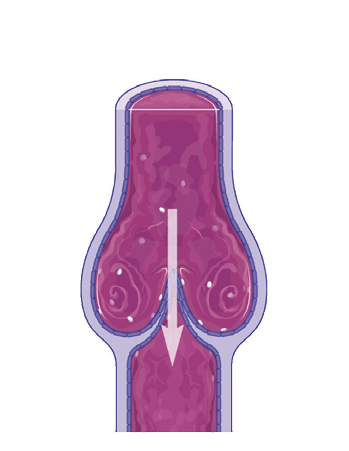
Wie entstehen Venenbeschwerden?
Durch Nachlassen der Festigkeit der Venenwände kommt es zu einer Erweiterung der Beinvenen. Die Klappen schließen nicht mehr, und es kommt zu einem Rückfluss des Blutes in die Beine. Dieser verursacht Schwellungen, die vor allem nach langem Sitzen und Stehen auftreten. In weiterer Folge können Blutkörperchen aus den Gefäßen ins Gewebe austreten und dort Entzündungen und Bindegewebsveränderungen verursachen.
erweiterte Vene mit entzündeter, nicht funktionierender Venenklappe: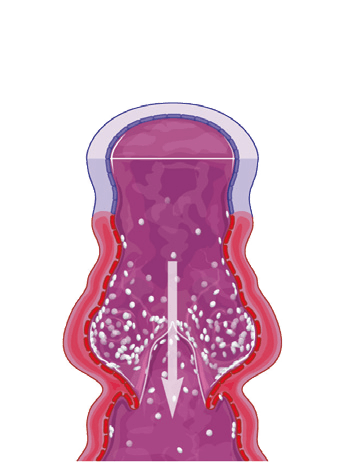
Venenschwäche hat viele Gesichter
Varizen werden im Volksmund als Krampfadern bezeichnet. Der Name „Krampfader“ (Varize) stammt aus dem mittelhochdeutschen „Krumpader“, womit die geschwungene („krumme“) Vene bezeichnet wurde. Als Varizen bezeichnet man krank-haft erweiterte Venen mit veränderter Venenwand und Schädigung der Venenklappen. Daraus resultiert eine Flussumkehr und ein Rückstau des Blutes.
Besenreiservarizen (kleine erweiterte Gefäße) sind die häufigste Form von Krampfadern. Sie sind kleine oberflächlich gelegene Venenerweite-rungen, die lediglich kosmetische Be-deutung haben. Auch die netzartigen, unter der Haut liegenden retikulären Varizen sind harmlos, wenn auch unschön.
Durch den erhöhten Druck tritt Flüssigkeit von den Gefäßen in das Unter-hautbindegewebe aus und verursacht Ödeme (Wasseransammlungen), zunächst im Bereich der Knöchel, was zu unangenehmen Symptomen wie Schweregefühl, Schwellungen, Juckreiz und Schmerzen führen kann.
Unbehandelt können Ödeme durch den Austritt von Blutkörperchen zu Entzündungen und Hautveränderungen
führen. Rötung und Schuppung der Haut sowie Juckreiz und Dunkelverfärbungen im Bereich der Unterschenkel
sind Anzeichen für eine chronische
Venenerkrankung. Diese Hautveränderungen können sich
in weiterer Folge zu einem venösen Geschwür (venösen Ulkus) entwickeln. Dabei handelt es sich um nässende Wunden, die stetig größer werden und ohne gezielte Therapie nicht abheilen. Diese Erkrankung ist für den Betroffenen oft sehr quälend und langwierig. Die Behandlung ist aufwendig und verlangt vom Patienten ein hohes Maß an Geduld und Disziplin.
Warum leide gerade ich unter Venenproblemen?
Neben der genetischen Veranlagung ist das Alter die Hauptursache venöser Veränderungen. Bewegungsmangel und Übergewicht sind wichtige Faktoren für Venenerkrankungen, die jedoch beeinflussbar sind. Die Anzahl der Schwangerschaften ist ein weiterer Risikofaktor für Venenerkrankungen.
Wie untersucht der Arzt?
Nach Erhebung der Krankengeschichte erfolgt
eine klinische Untersuchung der Beine. Eine
Ultraschalluntersuchung mit dem Handdoppler macht die Flussrichtung des Blutes hörbar, und es kann eine Aussage über die Venenklappenfunktion getroffen werden. Mit der Duplexultraschalluntersuchung kann man sowohl die oberflächlichen als auch die tiefen Venen und ihre Funktion exakt darstellen.
Maßnahmen und Therapien der Venenerkrankungen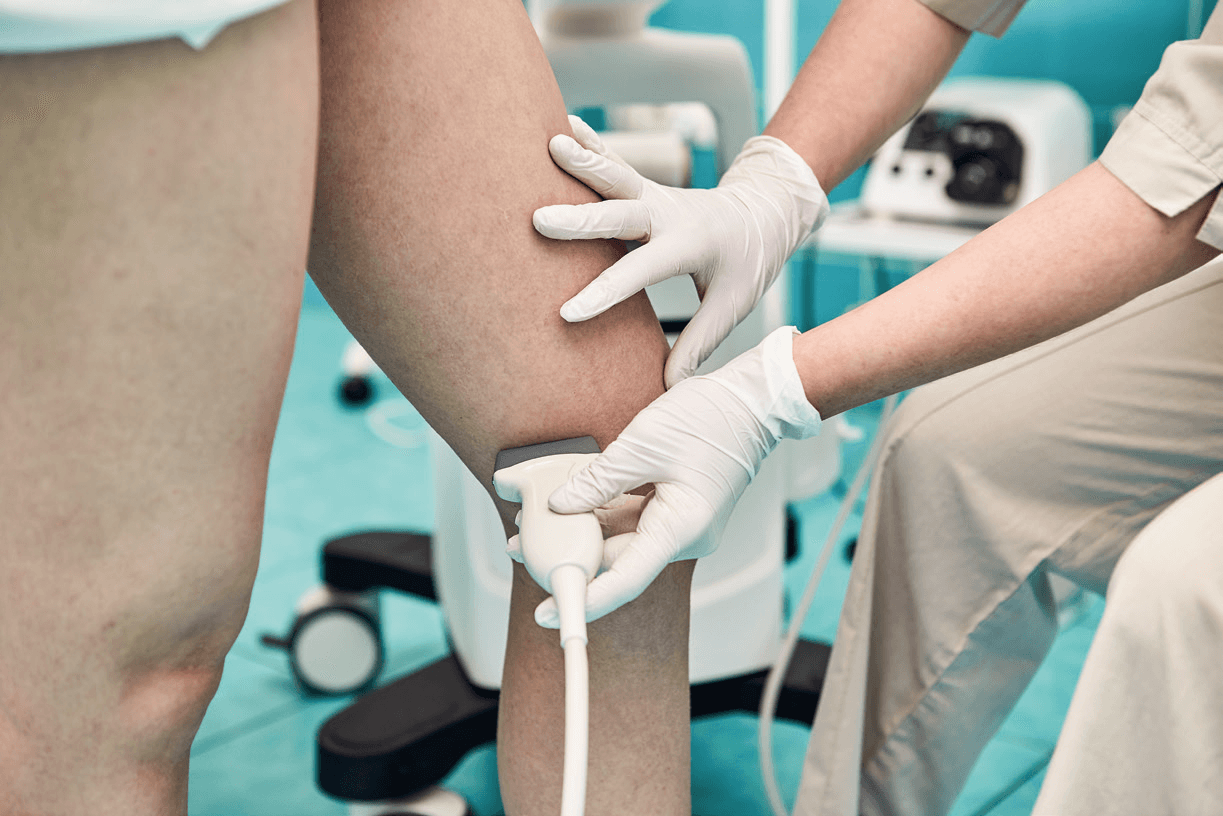 Muss man Venenerkrankungen behandeln?
Muss man Venenerkrankungen behandeln?
Ja, besonders wenn Beschwerden oder Hautveränderungen auftreten.
Kompressionstherapie:
Eine der ältesten Behandlungsmethoden ist die Kompressionstherapie durch Bandagen oder Kompressionsstrümpfe. Beinschwellungen, Venenentzündungen und venöse Beingeschwüre können so effektiv therapiert werden.
Verödungstherapie (Sklerotherapie):
Durch Injektion eines Verödungsmittels werden
nicht funktionstüchtige Venen „verklebt“. Die verschlossenen Venen werden dann in weiterer
Folge vom Körper abgebaut. Eine Weiterentwicklung
ist die Schaumverödung, die auch die Behandlung von großen Krampfadern ermöglicht.
Chirurgische Eingriffe:
Stripping-Operation:
Dabei wird die nicht funktionsfähige Vene an ihrer Einmündung in das tiefe Beinvenensystem aufgesucht, unterbunden und durchtrennt. Die Vene wird dann mit Hilfe eines Kunststoffdrahtes herausgezogen.
Phlebektomie:
Oberflächliche Krampfadern werden mittels häkelnadelähnlichen Instrumenten über kleinste Hautschnitte entfernt. Im Anschluss an eine Venenoperation wird ein fester Verband angelegt,
um Blutergüsse und postoperative Schmerzen möglichst zu verhindern.
Lasertherapie und Radiofrequenzmethode:
In Lokalanästhesie oder Narkose wird ein Katheter unter Ultraschallsicht in die erkrankte Vene vorgeschoben. Durch Aktivierung des Lasers oder der Radiofrequenzsonde wird die Vene von innen erhitzt und so verschlossen. Diese Therapie wird vor allem bei gerade verlaufenden Venenstämmen erfolgreich eingesetzt. Der Vorteil dieser Methode ist der fehlende
Schnitt in der Leiste oder der Kniekehle und eine kürzere postoperative Krankenstandsdauer.
Medikamente
Venenmedikamente, z. B. Flavonoide oder Rutoside
(pflanzliche Wirkstoffe), sind in allen Stadien der Therapie sinnvoll, indem sie die typischen Beschwerden wie Schwellungsneigung und Schweregefühl beseitigen und die Ödembildung reduzieren.
Flavonoide sind zum Beispiel in der Lage, diese unangenehmen Symptome zu lindern, indem sie den Entzündungsprozess hemmen, gleichzeitig die Gefäßdurchlässigkeit vermindern und den Tonus der Venen und Lymphgefäße erhöhen. Sie können den Heilungsprozess von venösen Geschwüren beschleunigen, wenn sie in Kombination mit einer Kompressionstherapie verwendet werden.
Es empfiehlt sich zur Wahl der richtigen medikamentösen
Therapie, sich vertrauensvoll an Ihren behandelnden Arzt zu wenden.
Was kann ich selbst tun?1
Bewegen Sie sich regelmäßig (Spazieren, Radfahren, Schwimmen, Gymnastik …)
Reduzieren Sie Ihr Übergewicht und achten Sie auf ausgewogene Ernährung
Trinken Sie mindestens 2 Liter pro Tag
Vermeiden Sie lange Sitzbäder in heißem
Wasser
Lagern Sie Ihre Beine hoch
Vermeiden Sie Schuhe mit hohen Absätzen
Nehmen Sie Wechselduschen(Kneippen)
1: https://www.gesundheit.gv.at/krankheiten/herz-kreislauf/venen/
venenerkrankungen-was-kann-ich-selbst-tun.html#was-hilft-gegenvenenbeschwerden-
in-den-beinen
Zugriff 24.01.2025
2026